詳しい資料はこちら
認知症の方の食事介助のポイントは?
食行動の変化と対応方法
認知症の方の食事介助をする際、どのような点に気を付ければよいのか、コツは何か、気になる方も多いのではないでしょうか。
認知症の方の食事介助をする際には、利き手側から介助することや、座って介助を行うことなど、少しでも食事に集中できる環境を提供してあげることがポイントです。
この記事では、認知症が原因で起きてしまう食行動の変化と対応方法、食事介助のポイント、介助時に避けるべき行動について詳しく解説します。
朝日生命では認知症介護などの経済的負担に備えられる介護・認知症保険をご提供しています。
詳しい資料はこちら
詳しい資料はこちら
認知症が原因で起こる食行動の変化と対応方法

認知症が原因で、食行動に変化が起こる場合があります。以下では、認知症における食行動の変化にはどのようなケースがあるのか、対応方法と併せて解説します。
食事を始めようとしない
認知症を患うと、目の前に食事を用意しても、なかなか食べ始めようとしないことがあります。これは、認知症の症状の一つである「失認」により、「目の前に用意されたものが食べ物かどうかわからない」状態に陥っている可能性があるからです。
このケースでは、まず目の前のものが食べ物であることを認識してもらうとよいでしょう。食事の匂いをかいでもらい、「これはお味噌汁ですよ」などといった声かけをしてあげることで、食べても問題ないものだと認知症の方が認識しやすくなります。
また、最初の一口だけ介助してあげたり、食器や食具を手に持たせてあげたりするなど、食事をする最初のきっかけを手伝ってあげるのも効果的です。ご飯をおにぎりにするなどの工夫をして、嗅覚のほかに触覚などを活かして認識してもらうようにしてもよいでしょう。
このケースでは、まず目の前のものが食べ物であることを認識してもらうとよいでしょう。食事の匂いをかいでもらい、「これはお味噌汁ですよ」などといった声かけをしてあげることで、食べても問題ないものだと認知症の方が認識しやすくなります。
また、最初の一口だけ介助してあげたり、食器や食具を手に持たせてあげたりするなど、食事をする最初のきっかけを手伝ってあげるのも効果的です。ご飯をおにぎりにするなどの工夫をして、嗅覚のほかに触覚などを活かして認識してもらうようにしてもよいでしょう。
手づかみで食べる
食べ物を手づかみで食べてしまっている場合は、箸やスプーン、フォークなどの使い方がわからなくなっている可能性があります。これは、日常生活の基本的な行動ができなくなる「失行」という認知症の症状が原因です。
介助する方はまず、認知症の方の目に入る位置で一緒に食事を摂り、箸の使い方などを真似してもらうようにしてみましょう。
それでも難しい場合は、箸やスプーンを使った食事を強要しないことも大切です。おにぎりやコロッケ、野菜スティックなど手づかみで食べられる料理を提供することで、認知症の方の不安やストレスを軽くしてあげましょう。
介助する方はまず、認知症の方の目に入る位置で一緒に食事を摂り、箸の使い方などを真似してもらうようにしてみましょう。
それでも難しい場合は、箸やスプーンを使った食事を強要しないことも大切です。おにぎりやコロッケ、野菜スティックなど手づかみで食べられる料理を提供することで、認知症の方の不安やストレスを軽くしてあげましょう。
咀嚼が弱い、むせてしまう
高齢になると、嚥下(えんげ:飲み込む)機能が低下する傾向にあります。食べ物をうまく飲み込めなくなったり、食事を口に入れても上手に飲み込めずにむせてしまったり、吐き出してしまったりするケースが見られます。
咀嚼(そしゃく:かみ砕く)する力が弱い場合には、具材を細かくカットしたり、食べ物の固さを変えたりするなど調理方法を工夫するとよいでしょう。咀嚼運動を促す赤ちゃんせんべいなどの利用も有効です。
食事介助をする際には、スプーンなどで舌の奥の付け根部分に少しだけ圧をかけて、料理を置くようなイメージで食べてもらうように促しましょう。また、リクライニングベッドで食事をする場合には、角度を50度以上に保ち、低くしすぎないようにする注意が必要です。
認知症の方がむせてしまう場合、酸味の強い料理を避けることや、市販のとろみ剤を入れることで嚥下しやすくするとよいでしょう。とろみを好まない場合には、ゼリー状の食品で水分を摂ってもらうのもおすすめです。
咀嚼(そしゃく:かみ砕く)する力が弱い場合には、具材を細かくカットしたり、食べ物の固さを変えたりするなど調理方法を工夫するとよいでしょう。咀嚼運動を促す赤ちゃんせんべいなどの利用も有効です。
食事介助をする際には、スプーンなどで舌の奥の付け根部分に少しだけ圧をかけて、料理を置くようなイメージで食べてもらうように促しましょう。また、リクライニングベッドで食事をする場合には、角度を50度以上に保ち、低くしすぎないようにする注意が必要です。
認知症の方がむせてしまう場合、酸味の強い料理を避けることや、市販のとろみ剤を入れることで嚥下しやすくするとよいでしょう。とろみを好まない場合には、ゼリー状の食品で水分を摂ってもらうのもおすすめです。
食事に集中できない
食事をする環境によっては、認知症の方の食事拒否や、食欲低下につながることがあります。認知症では集中力が続かない症状が見られる場合があり、周囲の環境の影響を受けやすい傾向にあります。大切なのは、食べない原因となっている背景を注意深く探ることです。
食事に集中できない場合、認知症の方が食事を摂る姿勢や位置が気になっているケースが考えられます。枕やクッション、タオルなどを使って食事をしやすい姿勢にしてあげたり、テーブルとイスの高さが本人に適しているか確認してあげたりするとよいでしょう。
周りの人間やテレビの音が気になって食事が摂れていない場合には、食事時間をずらすなどして静かな環境で食べられるように調整しましょう。また、食事中にトイレに行くと、気持ちが食事から離れてしまうこともあります。食前に排せつや手洗いを済ませておくようにするとよいでしょう。
食事に集中できない場合、認知症の方が食事を摂る姿勢や位置が気になっているケースが考えられます。枕やクッション、タオルなどを使って食事をしやすい姿勢にしてあげたり、テーブルとイスの高さが本人に適しているか確認してあげたりするとよいでしょう。
周りの人間やテレビの音が気になって食事が摂れていない場合には、食事時間をずらすなどして静かな環境で食べられるように調整しましょう。また、食事中にトイレに行くと、気持ちが食事から離れてしまうこともあります。食前に排せつや手洗いを済ませておくようにするとよいでしょう。
認知症の方の食事介助のポイント6選
認知症の方の食事介助をする際には、介助を行う方向や目線の位置などに気を付けて行うとよいでしょう。ここからは、認知症の方の食事介助のポイントを6つに分けて解説します。
要介助者の利き手側から介助する
認知症の方の食事介助を行う際は、利き手を確認しておくとよいでしょう。
「利き手とは逆の方向から箸やスプーンが口もとに近づいてくる」という、日常ではあまり多くない状況に置かれると、認知症の方は食事に対する違和感を覚えてしまう可能性があるからです。そのため要介助者が右利きなら右側、左利きなら左側から介助を行い、混乱を避けるようにしましょう。
ただし、要介助者に麻痺がある場合は注意が必要です。このケースでは要介助者の利き手に関わらず、麻痺がないほうに座りましょう。
「利き手とは逆の方向から箸やスプーンが口もとに近づいてくる」という、日常ではあまり多くない状況に置かれると、認知症の方は食事に対する違和感を覚えてしまう可能性があるからです。そのため要介助者が右利きなら右側、左利きなら左側から介助を行い、混乱を避けるようにしましょう。
ただし、要介助者に麻痺がある場合は注意が必要です。このケースでは要介助者の利き手に関わらず、麻痺がないほうに座りましょう。
要介助者の目線に合わせ座って介助する
目線を合わせながら介助することも大切です。立ったままの介助では要介助者が落ち着いて食事を摂れません。そのうえ、介助者が立った状態だと、要介助者は意識せずとも上を向くことになります。食事の際に上を向いてしまうと、食べたあとにむせてしまう危険性もあります。
椅子の高さを調整するなどし、要介助者と目線を合わせて介助を行いましょう。
椅子の高さを調整するなどし、要介助者と目線を合わせて介助を行いましょう。
水分から摂ってもらう
食事中にむせたり、喉につかえたりするのを防ぐためにも、食事前にはお茶や水などの水分を摂ってもらうようにしましょう。誤嚥(ごえん:飲み込んだときに気道に入ること)が心配な場合は、水分にとろみを付けてから摂取してもらう方法が有効です。
また、食べる順番を工夫し、味噌汁やスープなど水分を多く含む汁物から食べ始めてもらうのもおすすめです。唾液の分泌が促され、食事が喉を通りやすくなります。
また、食べる順番を工夫し、味噌汁やスープなど水分を多く含む汁物から食べ始めてもらうのもおすすめです。唾液の分泌が促され、食事が喉を通りやすくなります。
最初の一口は少量にする
食事前に水分を摂ってもらったからといって、いきなりスプーンいっぱいに乗せた食べ物をあげないように気を付けましょう。なぜなら最初の一口、二口目では唾液が十分に分泌されていなかったり、筋肉もすぐには動けなかったりすることが多いからです。
そのため、最初の一口は少なめにし、スムーズに飲み込めるようにするとよいでしょう。一口目がスムーズに飲み込めたら、徐々に量を増やし適量の一口を心がけます。
適量は要介助者によって異なります。要介助者の食べ方や様子を観察したり、本人への声かけで確認したりするとよいでしょう。
また、口に入れる際にはスプーン全体を口に入れてしまわぬように注意が必要です。まずはスプーンの前半分程度を口に入れてあげるとよいでしょう。
そのため、最初の一口は少なめにし、スムーズに飲み込めるようにするとよいでしょう。一口目がスムーズに飲み込めたら、徐々に量を増やし適量の一口を心がけます。
適量は要介助者によって異なります。要介助者の食べ方や様子を観察したり、本人への声かけで確認したりするとよいでしょう。
また、口に入れる際にはスプーン全体を口に入れてしまわぬように注意が必要です。まずはスプーンの前半分程度を口に入れてあげるとよいでしょう。
飲み込みを確認する
食事中に「おいしいですか?」といった声かけをしたくなることもありますが、なるべく控えましょう。
要介助者が食事を咀嚼、嚥下している最中に話しかけると、口のなかに食べ物が残っている状態で返答しようとしてしまうことがあります。話しながらの食事では上手に飲み込めないだけでなく、空気とともに気管に食べ物が入って誤嚥してしまう可能性もあります。
また、頻繁に声かけを行うと、食事への集中力の低下を招き、食欲がなくなってしまうケースもあるため注意が必要です。
「口のなかにまだ残っているのに、次の一口が来てしまう」という状況でも、要介助者の咀嚼・嚥下のリズムが狂い、食欲減退につながる可能性があります。要介助者が飲み込んだかどうか、喉の動きを見ながら確認しましょう。また、飲み込みを確認したあとでも、口のなかに食べ物が残っていることもあります。最終的にはすべての食べ物を飲み込めたか、声をかけて確認しましょう。
要介助者が食事を咀嚼、嚥下している最中に話しかけると、口のなかに食べ物が残っている状態で返答しようとしてしまうことがあります。話しながらの食事では上手に飲み込めないだけでなく、空気とともに気管に食べ物が入って誤嚥してしまう可能性もあります。
また、頻繁に声かけを行うと、食事への集中力の低下を招き、食欲がなくなってしまうケースもあるため注意が必要です。
「口のなかにまだ残っているのに、次の一口が来てしまう」という状況でも、要介助者の咀嚼・嚥下のリズムが狂い、食欲減退につながる可能性があります。要介助者が飲み込んだかどうか、喉の動きを見ながら確認しましょう。また、飲み込みを確認したあとでも、口のなかに食べ物が残っていることもあります。最終的にはすべての食べ物を飲み込めたか、声をかけて確認しましょう。
要介助者の参加を増やす
箸やスプーンをうまく使えない認知症の方もいますが、食事をするときの体の動きが記憶に残っているケースもあります。そのため、うまく使えないからといってすべてをやってしまうのではなく、要介助者本人にほんの少しでも食事を摂る動作に参加してもらうのもおすすめです。
例えば、介助者がスプーンを持ち、そこに認知症の方の手を添えて口に運んでもらう方法があります。また、認知症の方に食器を持ってもらい、そこから介助者が料理をすくって食べてもらうのもよいでしょう。
要介助者の腕を支える際には手首と肘の2点を支えると安定します。介助者も腕全体の動きを感じやすくなり、介助しやすくなるでしょう。
例えば、介助者がスプーンを持ち、そこに認知症の方の手を添えて口に運んでもらう方法があります。また、認知症の方に食器を持ってもらい、そこから介助者が料理をすくって食べてもらうのもよいでしょう。
要介助者の腕を支える際には手首と肘の2点を支えると安定します。介助者も腕全体の動きを感じやすくなり、介助しやすくなるでしょう。
食事の介助時に注意すること

認知症の方の食事介助をする際には、さまざまなことに気を配る必要があります。例えば、食事を本人任せにして放置する行動はよくありません。認知症の方の様子をきちんと確認しながら食事を進めていくことが大切です。
また、認知症の方の「食べたくない」「飲みたくない」といった気持ちを優先しすぎてしまうと、脱水や栄養失調、病気になってしまう可能性もあります。認知症の方のペースで食事をしてもらうことは大事ですが、健康を維持・増進する食事となるように配慮する視点も必要です。
ただし、声かけの口調を強めたり、無理やり食べさせたりする行為は控えましょう。
食事が終わったら、下記の3点を確認します。
また、認知症の方の「食べたくない」「飲みたくない」といった気持ちを優先しすぎてしまうと、脱水や栄養失調、病気になってしまう可能性もあります。認知症の方のペースで食事をしてもらうことは大事ですが、健康を維持・増進する食事となるように配慮する視点も必要です。
ただし、声かけの口調を強めたり、無理やり食べさせたりする行為は控えましょう。
食事が終わったら、下記の3点を確認します。
-
口腔ケア:口のなかに食べ物の残りがないかを確認します。食べ物が口のなかに残っていると虫歯や歯周病・肺炎の原因になるため、歯磨きなどを行い清潔に保ちます。
-
すぐに横にならない:食後、すぐに横になると、胃から内容物が逆流する恐れがあります。食後30分~1時間程度は横にならないようにしましょう。
-
食事内容の記録:次回以降の食事に役立てるため、何をどのくらい食べたのか、食べづらそうにしていたものはあるかなど、記録を残しておくとよいでしょう。
認知症介護の現状と経済的負担
認知症の患者数は、軽度認知障害(MCI)を含めると、2025年で約1,035万人、2030年には約1,116万人に達すると見込まれており、認知症は人ごととはいえません。
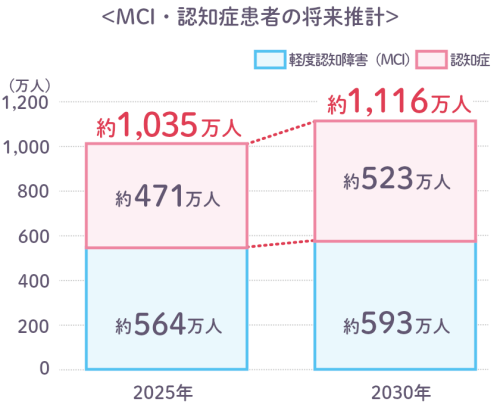
出典:65歳以上を対象として各年齢の認知症有病率が上昇する場合の数値を使用
内閣府「令和6年版高齢社会白書」より当社推計
介護が必要となったおもな原因の1位も「認知症」となっており、男女別でも男性の2位、女性の1位が「認知症」です。
(公財)生命保険文化センター「2024(令和6)年度 生命保険に関する全国実態調査」の調査結果によると、世帯主または配偶者が認知症などで要介護状態になった場合、公的保険の範囲外の費用に対して必要と考える初期費用の平均額は209万円、月々の費用の平均額は15.7万円でした。
上記に加えて、公的介護保険の介護サービス利用時の自己負担額も発生します。また、認知症の方の介護の場合、通常の介護に比べて介護サービスを受ける回数が多くなり、さらに費用が増えるケースも少なくありません。
介護費用への備えに不安がある場合は、民間介護保険などの活用を検討するのもよいでしょう。
上記に加えて、公的介護保険の介護サービス利用時の自己負担額も発生します。また、認知症の方の介護の場合、通常の介護に比べて介護サービスを受ける回数が多くなり、さらに費用が増えるケースも少なくありません。
介護費用への備えに不安がある場合は、民間介護保険などの活用を検討するのもよいでしょう。
食事介助のコツを知り、認知症の方に寄り添った介護を
認知症が原因で、食事を始めようとしなかったり、手づかみで食べてしまったり、むせることが多くなったりと、食行動に変化が出る場合があります。介助をする方はこれら一つひとつの行動の原因を把握するとともに、介助が必要な方の状態に沿った対応をすることが必要です。
認知症の方の食事介助のポイントと注意点を意識することで、より相手に寄り添った介護を行えるでしょう。
また、認知症介護は経済的負担が大きくなる場合があるため、ご自身やご家族の将来のために備えておくことも重要です。
朝日生命では、認知症などの介護の経済的負担に備えられる介護保険を提供しています。
将来に備えて保険加入をご検討中の場合は、ぜひご活用ください。
将来に備えて保険加入をご検討中の場合は、ぜひご活用ください。
菊池 大和[医師]

医療法人ONEきくち総合診療クリニック理事長・院長。地域密着の総合診療かかりつけ医として、内科から整形外科、アレルギー科や心療内科など、ほぼすべての診療科目を扱っている。日本の医療体制や課題についての書籍出版もしており、活動が評価され2024年11月にTIMEアジア版に掲載される。
資格:日本慢性期医療協会総合診療認定医・日本医師会認定健康スポーツ医・認知症サポート医・身体障害者福祉法指定医(呼吸器)・厚生労働省初期臨床研修指導医・神奈川県難病指定医 など
資格:日本慢性期医療協会総合診療認定医・日本医師会認定健康スポーツ医・認知症サポート医・身体障害者福祉法指定医(呼吸器)・厚生労働省初期臨床研修指導医・神奈川県難病指定医 など
公開日:2025年9月10日
介護について知る
介護を予防する
-
-
各種介護予防サービスや介護予防の具体的な取り組み事例、どこに相談すべきかを解説。
介護について考える
-
親の介護や自分の介護への不安、公的介護保険制度への意識を調査結果を紹介しながら解説。淑徳大学総合福祉学部 結城康博教授監修。
-
誰にとっても他人事ではない介護。在宅介護か施設介護か、など自分が希望する介護を予め考えておくことが大切です。将来の自分の介護についての内閣府調査結果も紹介。
公的制度・支援サービス
-
公的介護保険制度とはどのような制度か、仕組みや対象者、介護保険料、サービス、利用方法などを詳しく解説。社会福祉士監修。
-
軽度介護状態である要支援1・要支援2とは。要支援で利用できる介護予防サービスの例も紹介。
-
介護を必要とする家族のために仕事を休める制度「介護休業制度」。制度概要や使い方、介護サービス等をくわしく解説。社会福祉士監修。
-
公的介護保険で利用できるサービスを解説。淑徳大学総合福祉学部 結城康博教授監修。自宅で受けるサービス、自宅から通って受けるサービス、入居して受けるサービスと様々なサービスがあります。
-
通院や薬などで出費がかさむ介護で役立つ高額療養費制度。制度の概要や負担額の上限をはじめとした、高額療養費制度のポイント、申込方法などを解説。淑徳大学総合福祉学部 結城康博教授監修。
介護の費用
-
介護で必要な費用はどのくらい?介護費用は介護の度合いや選択する介護サービスなどにより様々。在宅介護や施設介護などの介護費用例をご紹介。淑徳大学総合福祉学部 結城康博教授監修。
-
老後の費用はどれくらいかかるのだろうか、と不安な方へ。老後の収入や支出、安心して老後を過ごすための準備についてご紹介。淑徳大学総合福祉学部 結城康博教授監修。
-
人生100年時代を迎える日本。介護破産や介護難民などの言葉が気になる方へ。老後を豊かに暮らすための心得とは。淑徳大学総合福祉学部 結城康博教授監修。
-
介護サービス利用時の自己負担割合や負担額の判定方法、支給限度額、軽減制度などを詳しく解説。
介護が始まったら
-
要介護3、4、5など、要介護度別の身体状態の目安とは。要介護認定の調査・判定等を詳しく解説。淑徳大学総合福祉学部 結城康博教授監修。
認知症について知る
認知症とは
-
レビー小体型認知症、アルツハイマー型認知症など認知症やその分類についてわかりやすくご紹介。もの忘れ・認知症専門医監修。
-
認知症の症状には、中核症状と周辺症状(BPSD)があります。見当識障害、実行機能障害、失語、失禁など認知症の症状について解説。もの忘れ・認知症専門医監修。
-
ご自身やご家族の変化が気になる方へ、軽度認知障害(MCI)の定義や初期症状、認知症との違い、受信のサインを詳しく解説。医師監修。
認知症の予防
-
認知症には早期受診、早期診断、早期治療が重要です。認知症の診断や治療、予防について、もの忘れ・認知症専門医が解説。
-
高齢になると、精神疾患のリスクも高まります。老後うつ(老年期うつ)、高齢介護者のうつのリスク、認知症との関係について解説。もの忘れ・認知症専門医監修。
もの忘れ・認知症の専門家の
特別コンテンツ
-
認知症の医療事情、診断がどのようになされるのか、もの忘れと認知症の違いとは、などについてもの忘れ・認知症の専門医「さちはなクリニック」副院長の岡 瑞紀先生に詳しく伺いました。
-
初期の認知障害を見つけるポイントとは?MCI(初期の軽度認知障害)の症状や、そのサインと対応事例について解説。もの忘れ・認知症専門医のコラム。
-
認知症と診断されたらどうすれば良いのか、事例を踏まえて対応方法を紹介。もの忘れ・認知症専門医のコラム。
-
認知症は治る?認知症の治療や改善の事例を紹介。もの忘れ・認知症専門医のコラム。
-
親が認知症になったらどうすべきか。親の介護への対応について、上手に病院に連れていく方法など、事例を踏まえて紹介。もの忘れ・認知症専門医のコラム。
-
身近な人がもしかして認知症?と思ったら。認知症の初期症状、チェックポイントや接し方の事例を紹介。もの忘れ・認知症専門医のコラム。
-
アルツハイマーなどを含む若年性認知症について解説。他の認知症との違いとは。もの忘れ・認知症専門医のコラム。
-
認知症患者などの家族の介護で、介護者は精神的ストレスによりうつ予備軍になりがちです。介護うつにならないための、介護者の介護疲れ、ストレス対策とは。もの忘れ・認知症専門医のコラム。
-
認知症予防・認知症患者さんにおすすめの食事や食サポート、住環境サポートについてご紹介。もの忘れ・認知症専門医のコラム。
生活習慣病について知る
生活習慣病とは
生活習慣病の予防
-
その人の身体の状態を知り、病気を早期発見し治療する、そして介護や生活習慣病の予防するためにも健康診断は大切です。
-
日々の好ましくない習慣や環境の積み重ねで発症する生活習慣病。脳血管疾患(脳卒中)は、認知症や高齢による衰弱とならんで、介護発症の主な原因でもあります。生活習慣病の原因や種類・予防法を紹介。
-
高血圧を放置しておくと、介護が発生するリスクが高まる?高血圧の予防法等をご紹介。高血圧の発症に影響する肥満度、BMIのチェック機能搭載。
-
心疾患は合併症によってリハビリテーションが進まず、介護へとつながるケースも。心疾患の原因、リスク、予防、治療を詳しく解説。介護予防につなげましょう。




